甲状腺机能亢进(hyperthyroidism)和甲状腺功能减退(hypothyroidism)的区别
甲状腺机能亢进症,又称甲状腺过度活跃症,是指甲状腺分泌甲状腺激素过多,从而加速机体的自然功能。相比之下,甲状腺功能减退是由于甲状腺活动不足,分泌的甲状腺激素不足,导致自然功能减慢。
甲状腺功能减退比甲状腺功能亢进更为常见,通常通过测量体内TSH(促甲状腺激素)水平的血液测试来诊断。
这个比较检查了甲状腺功能减退和甲状腺功能亢进的病因(可以是多种多样的)、症状(通常是微妙的和不明显的)、诊断和治疗选择。
对比图
Hyperthyroidi** versus Hypothyroidi** comparison chart| Hyperthyroidi** | Hypothyroidi** | |
|---|---|---|
| About | 也称为甲状腺过度活跃。当甲状腺分泌过多的甲状腺激素,从而加速身体的自然功能时发生。 | 也称为甲状腺活动不足。当甲状腺分泌的甲状腺激素不足,导致身体的自然功能减慢时发生。 |
| Most Common Cause | Graves病,又称毒性弥漫性甲状腺肿 | 桥本病,又称慢性淋巴细胞性甲状腺炎 |
| Other Causes | 甲状腺炎,碘缺乏,药物,甲状腺结节。 | 甲状腺炎,碘过量,药物,遗传学,甲亢治疗。 |
| Diagnosis | 促甲状腺激素(TSH)试验、促甲状腺免疫球蛋白(TSI)试验、甲状腺扫描、放射性碘摄取试验。 | 促甲状腺激素(TSH)试验、促甲状腺免疫球蛋白(TSI)试验、甲状腺扫描、放射性碘摄取试验。 |
| Treatment | 抗甲状腺药物(如甲巯咪唑)减缓甲状腺过度活动,有时使用β受体阻滞剂(如****)缓解症状。 | 合成甲状腺激素(如左旋甲状腺素)或仔细监测的补碘。 |
| Occurrence | 不太常见。大约1%的美国人甲状腺过度活跃。**更容易因怀孕而受苦。 | 更常见。如果稍微调整一下被认为是“正常”的范围,美国人口的近5%可能高达20%。**更容易因怀孕而受苦。 |
| Appetite | 体重减轻但食欲增加 | 体重增加但食欲不振 |
| Pulse | 心动过速 | 心动过缓 |
| Skin | 温润 | 干燥和粗糙 |
| Hair | 细软 | 薄而脆 |
| Temperature Intolerance | 耐热性 | 感冒不耐受 |
| In Pets | 约有2%的10岁以上的猫和1-2%的狗都有这种症状 | 可能发生,但比甲亢少见 |
| ICD-10 | E05型 | E03.9级 |
| ICD-9 | 242.90 | 244.9 |
| MedlinePlus | 000356 | 000353 |
| eMedicine | 地中海/1109 | 医学/1145 |
| DiseasesDB | 6348 | 6558 |
| MeSH | D006980型 | D007037型 |
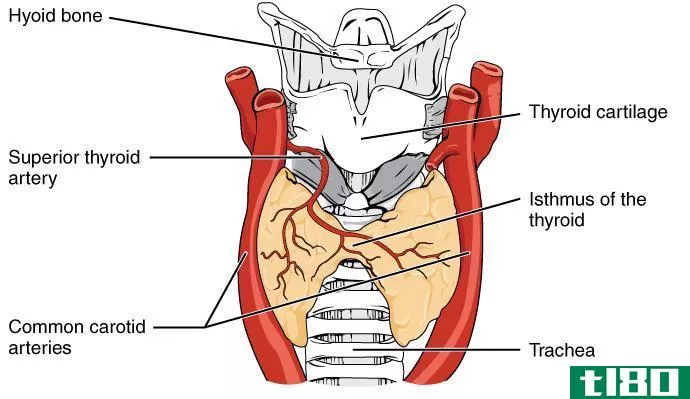
什么是甲状腺(the thyroid)?
甲状腺是脊椎动物(包括人类)颈部的一种内分泌腺。它储存、产生和分泌激素——三碘甲状腺原氨酸(T3)和甲状腺素(T4)——进入血液,调节许多功能,包括心率和血压、体温、新陈代谢以及大脑和神经系统的生长和发育。脑下垂体通过其自身的促甲状腺激素(TSH)调节甲状腺激素的分泌。
甲状腺疾病的病因
其他疾病会导致甲状腺疾病的发展。事实上,在美国,几乎所有过度活跃和不活跃的甲状腺疾病都是由两种特殊的自身免疫疾病引起的:
- 格雷夫斯病,也被称为毒性弥漫性甲状腺肿,是全世界甲状腺功能亢进症最常见的病因。这种疾病会引起甲状腺肿(见甲状腺肿),有时还会引起眼睛肿(见眼球突出)。甲状腺因Graves'而变得过度活跃,向血液中释放过多的甲状腺激素。
- 桥本氏病,也被称为慢性淋巴细胞性甲状腺炎,是美国和世界上大部分(但不是全部)甲状腺功能减退症最常见的病因。桥本氏病会导致免疫系统错误地攻击自身健康的甲状腺,使其正常功能减慢,直到甲状腺功能减退。
其他原因

尽管大多数甲状腺功能亢进和甲状腺功能减退的病例都是由Graves病和桥本病引起的,但甲状腺问题可能是其他事件、条件或情况的结果:
- 甲状腺炎-甲状腺的炎症-可以引起甲状腺功能减退或甲亢,通常在不同的阶段都会引起。炎症本身可能由细菌或病毒感染(亚急性甲状腺炎)、自身免疫性疾病(无症状甲状腺炎)甚至分娩(产后甲状腺炎)引起。在甲状腺发炎的情况下,一个人通常会先患甲状腺功能亢进症,然后再患甲状腺功能减退症,这时甲状腺可能会自行痊愈或患上永久性甲状腺功能减退症。
- 碘含量过高或过低的饮食会严重影响甲状腺激素的分泌。甲状腺需要膳食元素碘来适当合成T3和T4激素。碘过量可引起甲状腺功能减退;太少,甲状腺机能亢进就会发展。由于许多国家(尽管不是所有国家)都有碘盐,碘缺乏症非常罕见,摄入过多的碘可能比摄入过少的碘更常见。然而,由于碘在胎儿发育中的重要性,孕妇患缺碘症(以及甲状腺功能亢进症)的风险略高于一般人群。
- 药物,如胺碘酮(用于心律失常)和锂(用于双相情感障碍),以及一些止咳糖浆和海藻补充剂,都可能导致甲状腺疾病。
- 出生时可能患有甲状腺功能减退症(先天性甲状腺功能减退症)。因此,美国的新生儿会接受这种疾病的筛查。
- 一些治疗甲亢的方法,如放射性碘治疗和手术切除部分甲状腺,最终会导致甲状腺功能减退。完全切除甲状腺,这是“最后的手段”治疗,总是导致甲状腺功能减退。
- 甲状腺结节,甲状腺肿块,是相对常见的,通常是良性的。然而,它们会促使甲状腺过度活跃,释放过多的甲状腺激素,导致甲状腺功能亢进。
甲状腺活动过度与活动不足症状
甲状腺机能亢进和甲状腺机能减退均可引起疲劳、脱发/变薄、肌肉或关节疼痛、精神痛苦(例如焦虑和抑郁、情绪波动或易怒)以及其他疾病常见的许多其他症状。医生必须使用其他症状来评估这两种疾病的风险或存在,并且在没有血液测试的情况下不能诊断这两种疾病。
甲状腺功能减退症最常见的症状和体征表现为身体的自然过程减慢或停止:
- 体重迅速增加,尽管(有时)缺乏食欲
- 感觉寒冷,四肢冰冷(手、脚)
- 心率减慢
- 出汗减少
- 皮肤和头发干燥
- 面部肿胀或其它肿胀,如四肢的肿胀
- 便秘
- 月经来潮的妇女,月经过多和月经不调
- 自身免疫性疾病的现有诊断,如糖尿病或腹腔疾病
相比之下,甲状腺机能亢进症最常见的体征和症状表明,自然过程异常加速:
- 快速减肥
- 在炎热中感到不自然的不舒服
- 心率增加或不规则
- 出汗过多
- 腹泻
- 震颤
- 月经来潮的妇女,月经过少或闭经
诊断
促甲状腺激素测试通常是医生使用的第一诊断点。在这个测试中,抽取血液并测试是否存在促甲状腺激素(TSH)。实验室为这种激素指定了一个“正常”的范围——通常在0.5到4.5miu/L之间。如果一个人的TSH水平低于这个正常范围,它表明甲状腺功能减退(高于正常范围的任何东西)或甲状腺功能亢进(低于正常范围的任何东西)。值得注意的是,美国临床内分泌学家协会推荐的范围较小,为0.3至3.0 mlU/L,这将使美国人口中有更大比例属于甲状腺功能减退诊断范围
那些被怀疑患有甲状腺机能亢进症的人也可以检测他们的T3和T4水平,因为在甲状腺机能亢进的情况下,这些水平高于正常水平。此外,虽然T3检测对甲状腺功能减退的诊断没有帮助,但低于正常水平的T4则表明甲状腺功能减退。
甲状腺**免疫球蛋白(TSI)试验用于检查与Graves病和桥本病相关的特定抗体。这项测试有助于缩小甲状腺功能亢进和甲状腺功能减退的病因,无论是与这些自身免疫性疾病还是其他疾病有关。
另外两项检查有时也被采用(甚至一起使用):甲状腺扫描和放射性碘摄取试验。最简单的甲状腺扫描,利用超声波,是用来寻找甲状腺结节的存在,这可能导致甲状腺功能亢进。用于核医学的更复杂的扫描有时与放射性碘摄取试验相结合。在这个测试中,放射性碘被注射到血液中,然后进行扫描,看看它是如何被甲状腺利用的。
甲状腺疾病的治疗
这两种疾病都没有一种治疗方法,由于甲亢和甲状腺功能减退的多种原因,治疗方法因人而异。
即便如此,甲状腺功能减退症通常通过使用合成甲状腺激素(如左旋甲状腺素)或仔细监测的碘补充剂得到很好的控制。患有甲状腺机能亢进症的患者通常会服用抗甲状腺药物(如甲巯咪唑)来减缓甲状腺过度活动,有时还会服用β受体阻滞剂(如****)来缓解症状。
对一些人来说,治疗甲状腺疾病是一个微妙的平衡行为。不幸的是,过度活跃的甲状腺治疗-特别是更极端的治疗形式,如手术-可能最终导致一个人发展为甲状腺活动不足。
发生
大约1%的美国人患有甲状腺机能亢进症。甲状腺功能减退症更为常见,约5%的12岁及以上的人患有甲状腺功能减退症。如果按照美国内分泌学家协会的建议,调整促甲状腺激素的“正常”范围,大约20%的人可能会受到影响
**比**更容易患这两种疾病。这在很大程度上是由于怀孕的影响。另见:妊娠期甲状腺疾病。
动物甲状腺机能亢进和甲状腺机能减退
动物也可能患有甲状腺活动不足或过度活跃。然而,甲亢在家庭宠物中更为常见,10岁以上的猫约有2%,狗约有1-2%患有甲亢
参考文献
- 甲亢信息-NIH.gov
- 甲状腺功能减退信息-NIH.gov
- 维基百科:甲亢
- 维基百科:甲状腺功能减退症
- 维基百科:甲状腺
- 发表于 2021-07-07 01:50
- 阅读 ( 217 )
- 分类:健康医疗
你可能感兴趣的文章
格雷夫斯病(graves disease)和甲状腺机能亢进(hyperthyroidism)的区别
...预未能达到预期效果时才使用。 什么是甲状腺机能亢进(hyperthyroidi**)? 游离甲状腺素激素水平升高的状态称为甲亢。 原因 格雷夫斯病 毒性多结节性甲状腺肿 滤泡**瘤 垂体瘤 母亲Graves病引起的新生儿甲状腺功能亢进。 图02:...
- 发布于 2020-10-18 05:34
- 阅读 ( 663 )
肾上腺疲劳(adrenal fatigue)和甲状腺功能减退(hypothyroidism)的区别
肾上腺疲劳与甲状腺功能减退 许多人把肾上腺疲劳和甲状腺功能减退混淆起来。原因很可能是后者的性质。甲状腺功能减退有两种性质或类型。它可以是主要的,另一个是次要的。继发性甲状腺功能减退是指疾病是由另一个系...
- 发布于 2021-06-23 06:54
- 阅读 ( 205 )
甲状腺毒症(thyrotoxicosis)和甲状腺机能亢进(hyperthyroidism)的区别
甲亢与甲亢 在生活中,我们永远不会知道什么疾病已经在我们的血液中运行。这是因为事实上,我们也有更大的机会从我们的父亲和母亲,以及从我们的祖母,祖父,和我们的伟大,伟大的祖先遗传一种特定的疾病。这是每个...
- 发布于 2021-06-23 17:53
- 阅读 ( 255 )
甲状腺(thyroid)和甲状旁腺(parathyroid)的区别
甲状腺是颈部产生甲状腺激素的内分泌腺。甲状旁腺是甲状腺上产生甲状旁腺激素的一组内分泌腺。 什么是甲状腺(thyroid)? 甲状腺的定义: 甲状腺是内分泌系统中的一个腺体,位于颈部正面的音箱下方,产生甲状腺激素。 ...
- 发布于 2021-06-26 01:09
- 阅读 ( 303 )
格雷夫斯病(graves’ disease)和甲状腺机能亢进(hyperthyroidism)的区别
...种副作用较少的首选药物。 什么是甲状腺机能亢进(hyperthyroidi**)? 甲亢的定义: 甲状腺机能亢进症是指无论何种原因,血液中甲状腺激素水平异常高的情况。 症状: 这些症状是甲状腺激素分泌过多的结果,这是新陈代谢增...
- 发布于 2021-06-26 01:38
- 阅读 ( 440 )
桥本(hashimoto)和甲状腺功能减退(hypothyroidism)的区别
...疾病之间的共同基因联系。 什么是甲状腺功能减退(hypothyroidi**)? 定义: 甲状腺功能减退症是指一个人血液中甲状腺激素水平过低的情况。该病也可分为与甲状腺有关的原发性疾病和与垂体和下丘脑有关的继发性疾病。 症...
- 发布于 2021-06-26 03:02
- 阅读 ( 197 )
甲状旁腺功能亢进(hyperparathyroidism)和甲状腺机能亢进(hyperthyroidism)的区别
...用骨化三醇进行替代治疗。 什么是甲状腺机能亢进(hyperthyroidi**)? 甲状腺机能亢进症是一种甲状腺功能增强的疾病。特别是免疫原性甲亢,也称为Graves病。 甲状腺机能亢进可由甲状腺腺瘤或碘缺乏引起的甲状腺体积增大引...
- 发布于 2021-06-26 05:40
- 阅读 ( 280 )
甲状腺功能减退(hypothyroidism)和甲状腺机能亢进(hyperthyroidism)的区别
...的主要区别(main difference hypothyroidi**) vs. 甲状腺机能亢进(hyperthyroidi**) 甲状腺功能减退和甲状腺功能亢进是由甲状腺问题引起的两种疾病。甲状腺是一个蝴蝶状的小腺体,有助于分泌甲状腺激素(四碘甲状腺原氨酸(T4)和三碘...
- 发布于 2021-07-01 11:40
- 阅读 ( 680 )
甲状腺机能亢进(hyperthyroidism)和甲状腺功能减退(hypothyroidism)的区别
...的)、诊断和治疗选择。对比图 Hyperthyroidi** versus Hypothyroidi** comparison chart Hyperthyroidi**Hypothyroidi**About 也称为甲状腺过度活跃。当甲状腺分泌过多的甲状腺激素,从...
- 发布于 2021-07-07 01:50
- 阅读 ( 217 )
甲状腺功能减退(hypothyroid)和甲状腺机能亢进(hyperthyroid)的区别
...状腺素和校正和观察剂量的碘。 什么是甲状腺机能亢进(hyperthyroidi**)? 甲状腺机能亢进是甲状腺过度活跃的状态,因此T3和T4的生成增强。身体新陈代谢加快,脉搏、血压和心率均高于正常值。经常脱发,而且通常,这样的人又...
- 发布于 2021-07-08 14:27
- 阅读 ( 334 )