水肿vs肿胀
水肿和肿胀是一回事。水肿是科学术语,而肿胀是术语。
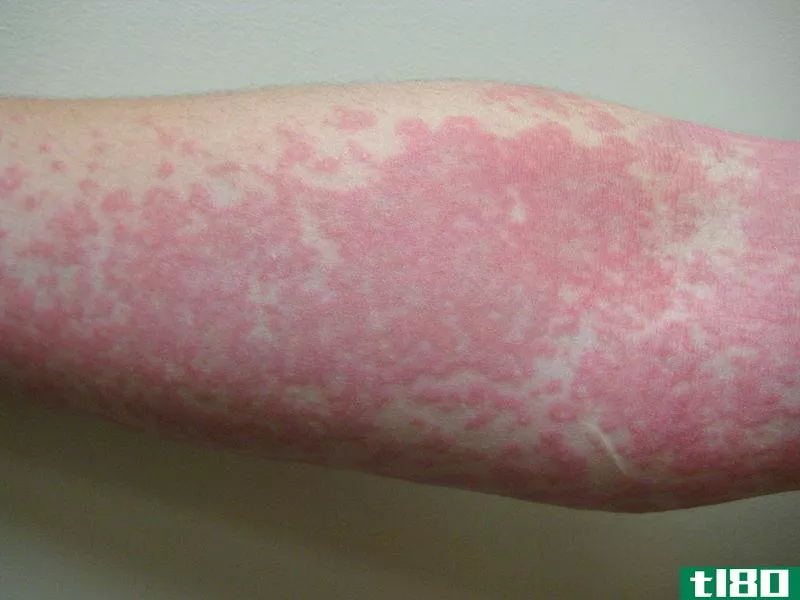
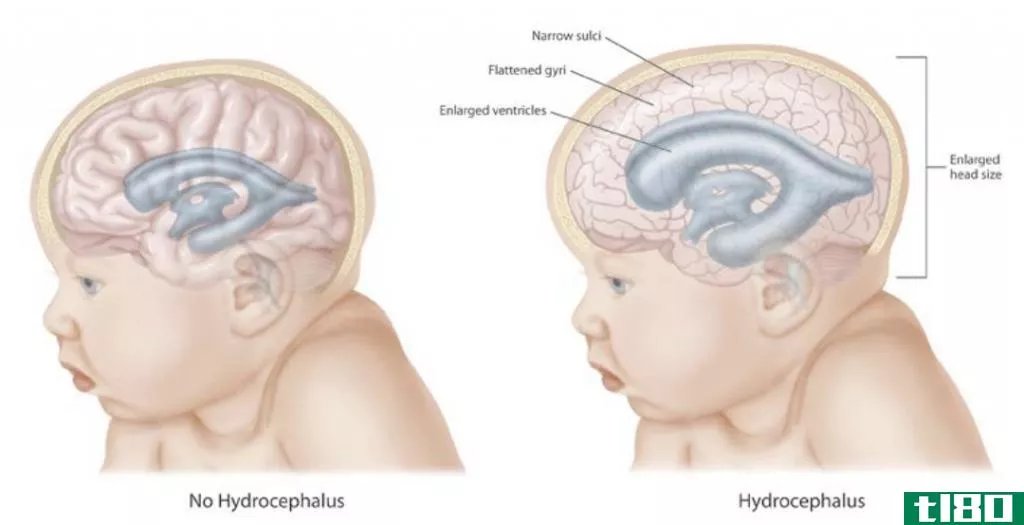
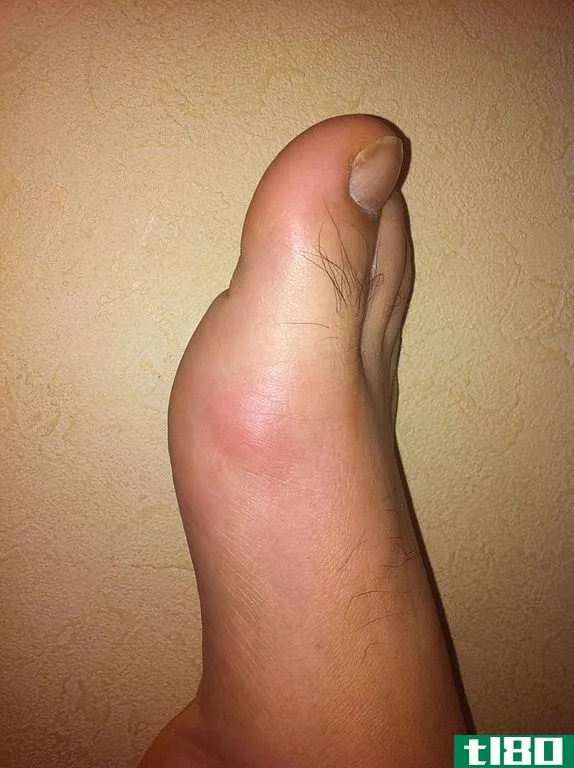
水肿或肿胀是急性炎症的后果。急性炎症是机体对损伤的一种生理反应。有害物质损害组织。它们触发肥大细胞、血管衬里细胞和血小板释放组胺。毛细血管床有一个最初的反射收缩,以限制有害物质进入血流。肥大细胞、毛细血管内皮细胞和血小板释放的组胺和5-羟色胺使毛细血管松弛,增加毛细血管的通透性。这些细胞含有预先形成的血管活性物质,随时可以释放出来。这标志着液体渗出的开始。组胺是急性炎症反应中释放的关键炎症介质。在潜伏期,其他更有效的炎症介质,如5-羟色胺、白细胞蛋白、缓激肽、激肽释放酶、花生四烯酸衍生物、白三烯和急性期蛋白进一步增加毛细血管通透性和血小板活化。因此,大量的水和电解质会泄漏到发炎的组织中。当水流出时,毛细血管内的静水压力下降。因此,毛细血管内外的渗透压相等。如果只有水通过毛细管壁,这将是水运动的终点。在急性炎症中,情况并非如此。通过血管壁内衬扩大的缝隙,蛋白质泄漏出去。这些蛋白质将水分吸入组织。这叫做亲水性相互作用。由于组织损伤导致的蛋白质分解进一步增加了水的运动。在毛细血管床的静脉端,水不会进入循环,因为水被电解质和蛋白质固定在组织中。因此,流出毛细血管动脉端的液体量大于进入毛细血管静脉端的水量。从而发生肿胀。
液体渗漏并不是急性炎症时唯一发生的事情。通常,血细胞的血管壁和细胞膜带负电,使它们分开。在炎症中,这些电荷发生变化。炎症部位血流中液体的丢失会干扰层流血流[2]。炎症介质促进柔红疹的形成。所有这些变化都将细胞拖向血管壁。白血球与血管壁上的整合素受体结合,沿着血管壁滚动,然后进入炎症组织。红血球从缝隙中喷出来。这叫做细胞渗出液。一旦进入体外,白血球就会沿着药剂释放出的化学物质的浓度梯度向伤害性毒剂迁移。这叫做趋化作用。到达探员后,白细胞吞噬并摧毁了探员。白细胞受到的攻击非常严重,周围的健康组织也会受到损害。根据损伤剂的类型,进入该部位的白细胞类型不同。溶解,慢性炎症和脓肿的形成是已知的急性炎症的后遗症。
1上皮细胞与内皮细胞的区别
2层流与湍流的区别